Что такое холестерин и зачем он нужен
Холестерин — жироподобное вещество (липофильный спирт), критически важен для жизнедеятельности нашего организма. У взрослого человека в организме содержится около 140–150 гр холестерина.
- Структурная — входит в состав клеточных мембран, обеспечивая их стабильность
- Гормональная — холестерин служит предшественником для синтеза половых гормонов (эстрогенов, тестостерона), кортизола и альдостерона, витамина D
- Пищеварительная — участвует в образовании желчных кислот входящих в состав желчи
- Неврологическая — поддерживает работу серотониновых рецепторов мозга, миелиновые оболочки нервов на 22% состоят из холестерина
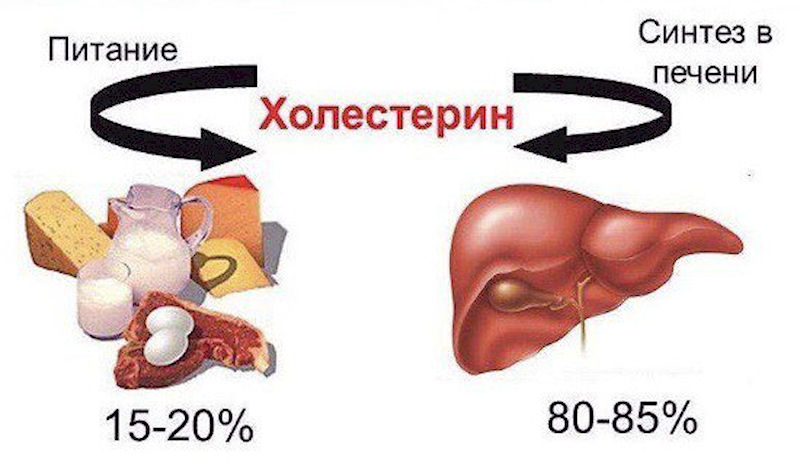
Важно! 75–80% холестерина синтезируется в печени, и только 20–25% поступает с пищей. Растительные продукты не содержат холестерин — он есть только в животной пище.
Почему холестерин делиться на хороший и плохой
Сам по себе холестерин нейтрален. Его качество определяется липопротеинами — комплексами из жиров и белков, которые транспортируют его в крови:
- ЛПНП (липопротеины низкой плотности) — крупные частицы, переносят холестерин из печени в ткани, при повышении уровня в крови могут оседать на стенках сосудов образуя атеросклеротические бляшки (атеросклероз)
- ЛПВП (липопротеины высокой плотности) — мелкие частицы, забирают избыток холестерина из сосудов и доставляют в печень для утилизации — защита от атеросклероза

При повышении уровня ЛПНП и снижении ЛПВП возрастают риски сердечно-сосудистых заболеваний. В сосудах начинают образовываться бляшки, развивается атеросклероз который может стать причиной грозных осложнений — инфаркта и инсульта.
Важно! Необходимо следить не только за уровнем ЛПНП — триглицериды (другой тип жира в крови) и ЛПОНП (транспорт для триглицеридов) при повышенном уровне тоже являются негативным фактором развития сердечно-сосудистых заболеваний.
Почему холестерин повышается
Повышение уровня ЛПНП — состояние которое называется гиперхолестеринемия. Существуют различные причины которые провоцируют повышение холестерина:
1.Неуправляемые факторы (причины на которые мы не можем повлиять)
- Генетика — семейная гиперхолестеринемия, при мутации в генах LDLR, APOB уровень холестерина может повышаться очень сильно даже в детском возрасте.
- Возраст — после 40 лет у мужчин и 50 лет у женщин снижается потребность в холестерине и его уровень в крови может повышаться.
- Пол — мужчины больше подвержены развитию атеросклероза даже в молодом возрасте.
Управляемые факторы (причины которые мы можем устранить)
- Диета — избыток насыщенных жиров (печень, сало, свинина), трансжиров (фастфуд, выпечка), добавленные сахара в большом количестве могут быть причиной повышения уровня холестерина.
- Образ жизни — гиподинамия приводит к снижению ЛПВП, курение повреждает эндотелий сосудов провоцируя развитие атеросклероза, недосып (менее 7 часов) может приводить к росту ЛПНП (на 5% за неделю).
- Заболевания — сахарный диабет приводит к нарушению липидного обмена, гипотиреоз провоцирует повышение уровня холестерина, холестаз (застой желчи) нарушает выведение излишков холестерина из организма.
Какой уровень холестерина считается опасным?
Нормы уровня холестерина зависят от сердечно-сосудистого риска (ССР). Для его расчета используется шкала SCORE 2 (учитывает возраст, пол, курение, АД, уровень ЛПНП). С учетом всех данных рассчитываются индивидуальные целевые уровни ЛПНП в зависимости от риска развития сердечно-сосудистых заболеваний.
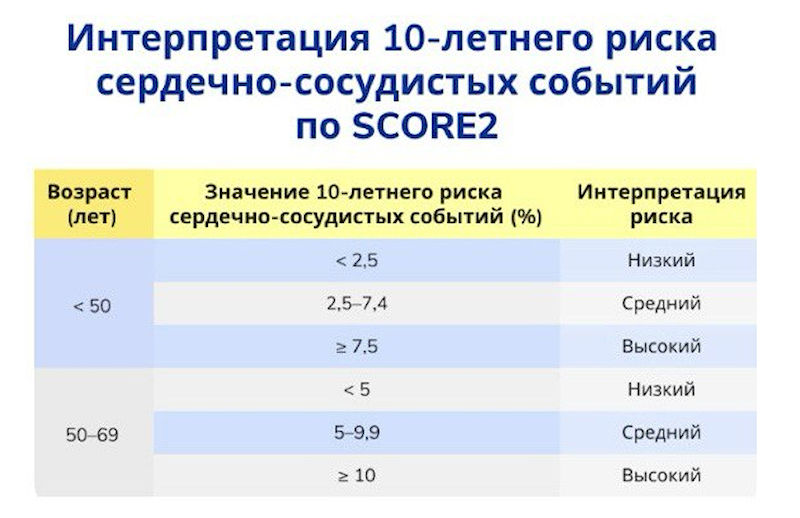
- Низкий риск (ССР < 5%) — здоровые люди < 40 лет — целевой ЛПНП < 3,0 ммоль
- Умеренный риск (ССР 5–9%) — курящие, с ожирением — целевой ЛПНП < 2,6 ммоль/л
- Высокий риск (ССР ≥ 10%) — диабет, гипертония, хроническая болезнь почек — целевой ЛПНП < 1,8 ммоль/л
- Очень высокий риск — ИБС, перенесенный инфаркт/инсульт — целевой ЛПНП < 1,4 ммоль/л
Высокий уровень холестерин может приводить к развитию различных патологий и заболеваний. Но основным последствием гиперхолестеринемии является атеросклероз. ЛПНП проникают в поврежденный эндотелий (стенки) сосудов, которые могут повреждаться из-за курения, гипертонии, сахарного диабета и пр. В стенке сосуда из холестерина формируется атеросклеротическая бляшка, сужающая просвет артерии. При разрыве бляшки образуется тромб, который может привести к закупорка сосуда и развитию инфаркта или инсульта, ишемии почек и нижних конечностей.
Так как повышение уровня холестерина не дает никаких симптомов важно регулярно проверять его уровень. Начинать контролировать уровень холестерина можно с 18 лет. Проведя первичный анализ липидного профиля, при отсутствии хронических заболеваний и повышенного уровня холестерина, повторные анализы можно сдавать раз 3-5 лет. Но после 40 лет (мужчины) и 50 лет (женщины) необходима ежегодная проверка уровня холестерина. А при высоком сердечно-сосудистом риске контроль липидограммы необходимо проводить каждые 3–6 месяцев.
Опасные значения которые требуют срочной консультации врача:
— общий холестерин > 6,2 ммоль/л
— ЛПНП > 4,9 ммоль/л
Методы снижения холестерина
Для снижения уровня холестерина применяются немедикаментозные и медикаментозные методы. При впервые выявленном повышении холестерина и умеренном сердечно-сосудистом риске применяют немедикаментозные методы в течение 2-3 месяцев с последующим контролем. При неэффективности немедикаментозный методов и высоком сердечно-сосудистом риске подключают медикаментозную терапию — прием препаратов снижающих уровень холестерина.
Важно! Прием препаратов снижающих уровень холестерина не отменяет коррекцию образа жизни и питания! Даже если вам рекомендован прием статинов обязательно необходимо подключать немедикаментозные методы снижения холестерина для повышения эффективности работы лекарственных препаратов и уменьшения их дозировки.
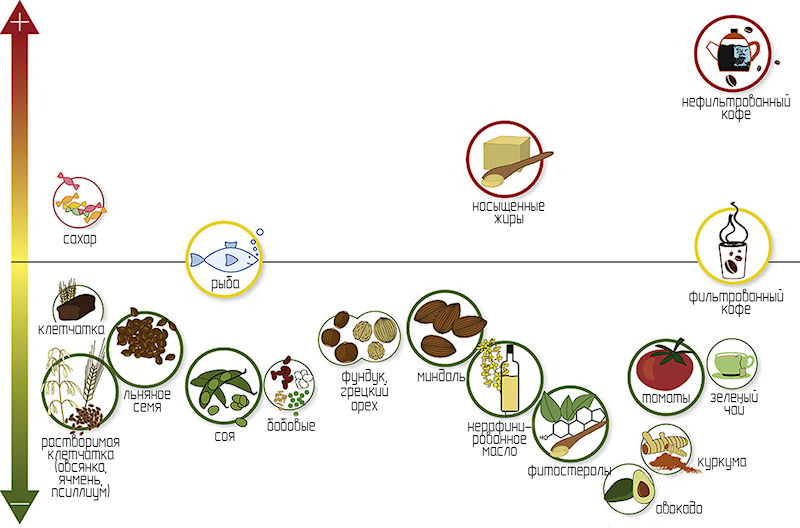
- коррекцию питания
- физическую активность
- прием добавок
Несмотря на то что бОльшая часть холестерина вырабатывается в печени коррекция питания тоже может играть важную роль в снижении уровня ЛПНП. Скачайте диету для снижения холестерина чтобы скорректировать свое питание.
Физическая активность также важна для нормализации липидного профиля — 150 мин/неделю аэробных нагрузок (ходьба, плавание) повышает ЛПВП на 5–10% увеличивая утилизацию ЛПНП и снижения их уровня в крови.
Также для снижения уровня холестерина могут применяться добавки содержащие фитостеролы и экстракт красного риса.
Медикаментозная терапия включает в себя прием препаратов снижающих уровень холестерина. Это не только статины, но и лекарственные средства снижающие всасывание холестерина в ЖКТ, а также препараты группы ингибиторов PCSK9 для резистентных форм гиперхолестеринемии. Также важно проводить лечение имеющихся хронических заболеваний (гипотиреоз, сахарный диабет и пр) так как они могут влиять на липидный обмен и повышать уровень холестерина.
Заключение
Высокий холестерин — не приговор, важно контролировать его уровень и вовремя начать работу по его снижению, если это необходимо.
- 1. Знайте свои цифры липидного профиля (ЛПНП, ЛПВП, триглицериды)
- 2. Оцените сердечно-сосудистый риск по SCORE 2 и определите целевые значения ЛПНП (консультация кардиолога)
- 3. Комбинируйте методы снижения холестерина: диета + движение + медикаменты (при необходимости и по назначению врача)
Помните — снижение ЛПНП на 1 ммоль/л уменьшает риск инфаркта на 22%
Если вам понравилась статья нажмите пожалуйста на значок нам очень важно ваше мнение!
И не забудьте подписаться на ежемесячную рассылку полезной информации от HBCenter. В подарок вы получите методичку “10 шагов к здоровому кишечнику”. В рассылке никакого спама, только анонсы видео и новых статей, новости и акции, все самое важное, интересное и полезное для вашего драгоценного здоровья.


