Диагноз атрофический гастрит очень пугает пациентов потому что они уверенны что теперь от рака желудка их отделает один шаг. Но на самом деле это не так! Атрофический гастрит действительно является одним из этапов в последовательности состояний которые увеличивают риск развития рака желудка. Но процент перехода атрофического в рак низок и может занимать годы, а порой и десятилетия.
Что такое атрофический гастрит
Атрофический гастрит — разновидность хронического гастрита. Он представляет собой конечную стадию воспалительного процесса с прогрессирующим развитием атрофических изменений слизистой оболочки желудка — уменьшение количества желез в слизистой и с замещением их фиброзной тканью или кишечной метаплазией.
Данные структурные изменения являются одним из этапом в последовательности состояний приводящих к развитию рака желудка. Данная последовательность носит название каскада Корреа.
Каскад Корреа - этапы изменения в слизистой желудка, сменяющие друг друга: хронический гастрит без атрофии, атрофический гастрит, кишечная метаплазия, дисплазия, рак желудка. Атрофия и метаплазия повышают риск развития рака желудка, но на этих стадиях можно эффективно проводить профилактику и восстанавливать/вводить в ремиссию патологические процессы. Дисплазия же расценивается как предраковое состояние.
Наиболее высокий риск развития аденокарциномы желудка отмечается при выявлении атрофии/кишечной метаплазии одновременно в антральном отделе и теле желудка с гипохлоргидрией.
Риск перехода атрофического гастрита в рак желудка в течение 5 лет варьирует от 0,7% (при слабо выраженной атрофии) до 10% (при тяжелой атрофии). При кишечной метаплазией риск перехода в течение 5 лет составляет 5,3-9,8%, при дисплазии низкой степени риск развития рака в течение 5 лет составляет 0-23%, а при высокой степени – 60-85%.
Причины развития атрофического гастрита
Развитие большинства случаев атрофического гастрита связаны с инфекцией Нelicobacter pylori (на слове Нelicobacter pylori сделать ссылку на статью https://hbcenter.ru/articles/health-rubric/helicobacter.html). Хеликобактер находясь в слизистой оболочке желудка вызывает развитие хронического неатрофического поверхностного гастрита. Присутствии лечения хронический гастрит преобразуется в атрофический.
В основе другой разновидности атрофического гастрита лежит образование антител к париетальным (обкладочным) клеткам слизистой желудка. В результате такой внутренней агрессии развивается атрофический аутоиммунный гастрит.
Обкладочные клетки слизистой желудка отвечают за выработку важных составляющих желудочного сока. В результате поражения этих клеток развивается:
Симптомы атрофического гастрита
Длительное время атрофический гастрит может протекать совершенно безсимптомно. При развитии выраженного снижения функциональной активности желудка из-за атрофии слизистой желудка могут появляться такие симптомы как ухудшение аппетита, отрыжка воздухом или тухлой пищей, тошнота, чувство тяжести, переполнения желудка, плохой запах изо рта, неприятный привкус во рту.
Язык может быть ярким, алым, гладким, лишенным сосочков — “полированный" язык или может быть наоборот обложен густым белым налетом. Нередко развивается чувство жжения языка, расстройства чувствительности (парестезии). Болевой синдром в большинстве случаев отсутствует. При прогрессировании атрофии и нарастании секреторной недостаточности проявляется склонность к диарее и снижению массы тела. Вследствие нарушения усвоения железа и витамина В12 могут развиваться анемии, нарастает слабость, быстрая утомляемость, появляются головокружение, одышка, тахикардия.
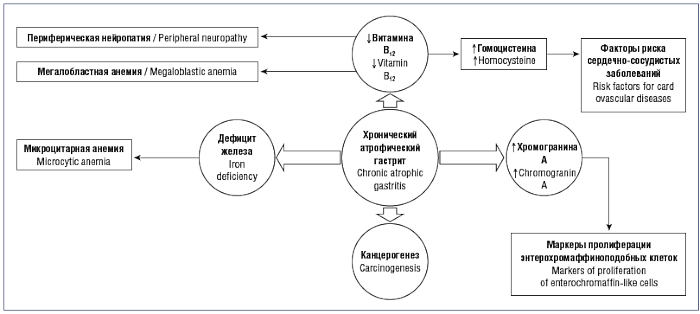
Рис.1 Клинические стигмы хронического атрофического гастрита
- впервые возникшие симптомы диспепсии в возрасте более 45 лет
- дисфагия (сложности с глотанием)
- рвота с кровью
- необъяснимая потеря массы тела на 10% и более за последние 6 месяцев
- ночные боли вызывающие пробуждение
- отягощенный семейный анамнез по онкологическим заболеваниям
Диагностика атрофического гастрита
Первичной диагностикой атрофического гастрита может являться комплексный тест Гастропанель с исследованием маркеров функции желудка (пепсиноген I, соотношение пепсиногена I и пепсиногена II, гастрин-17 стимулированный и базальный, антитела IgG к H. pylori).
“Золотым стандартом” для диагностики атрофического гастрита является проведение гастроскопии со взятием биопсии и последующей морфологической оценкой биоптатов по системе Operative Link for Gastritis Assessment of Atrophic Gastritis (OLGA).
Система OLGA (5 биоптатов из разных отделов желудка с оценкой по определенной системе) применяется для определения стадий гастрита и позволяет оценить гистологическую выраженность атрофии и воспаления в слизистой желудка с определением баллов в каждом биоптате. При этом принимается во внимание следующее обстоятельство: чем сильнее выражена атрофия и больше объем поражения, тем выше риск развития рака желудка.
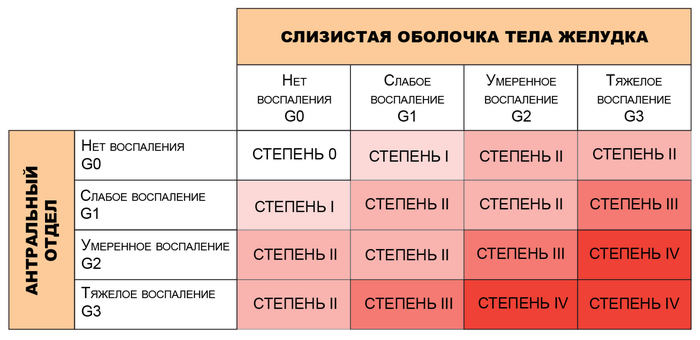
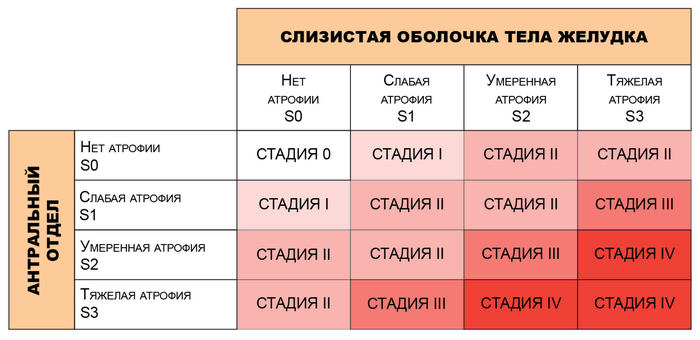
Рис.2 Оценка биоптатов по системе OLGA
Качество эндоскопического исследования играет важную роль в диагностике атрофии. От действий врача-эндоскописта, адекватности забора биоптатов и возможностей аппарата на котором проведена гастроскопия зависит последующая морфологическая оценка поражения слизистой оболочки желудка и постановка диагноза.
Чувствительность и специфичность гастроскопии в белом свете для диагностики атрофии слизистой оболочки желудка составляют 53–59%, эндоскопии в белом свете высокой четкости с увеличением — 70–74%, а для узкоспектральной эндоскопии с увеличением данные показатели достигают 95–98,5%. Узкоспектральная эндоскопия (NBI — narrow band imaging) позволяет провести более детальный осмотр слизистой желудка и значительно повышая эффективность диагностики. Облегчает врачу выбор подозрительных участков для взятия биопсии. Вероятность выявления атрофии и кишечной метаплазии при такой прицельной биопсии, выполненной в узкоспектральном режиме, в несколько раз выше, чем при обычной биопсии, проведенной в белом свете.
Лечение атрофического гастрита
Лечение при атрофическом гастрите в первую очередь направлено на устранение причины приведших к развитию атрофии. Наиболее частой причиной является инфекция Helicobacter pylori. В этом случае при ее обнаружении назначается эрадикационная терапия.
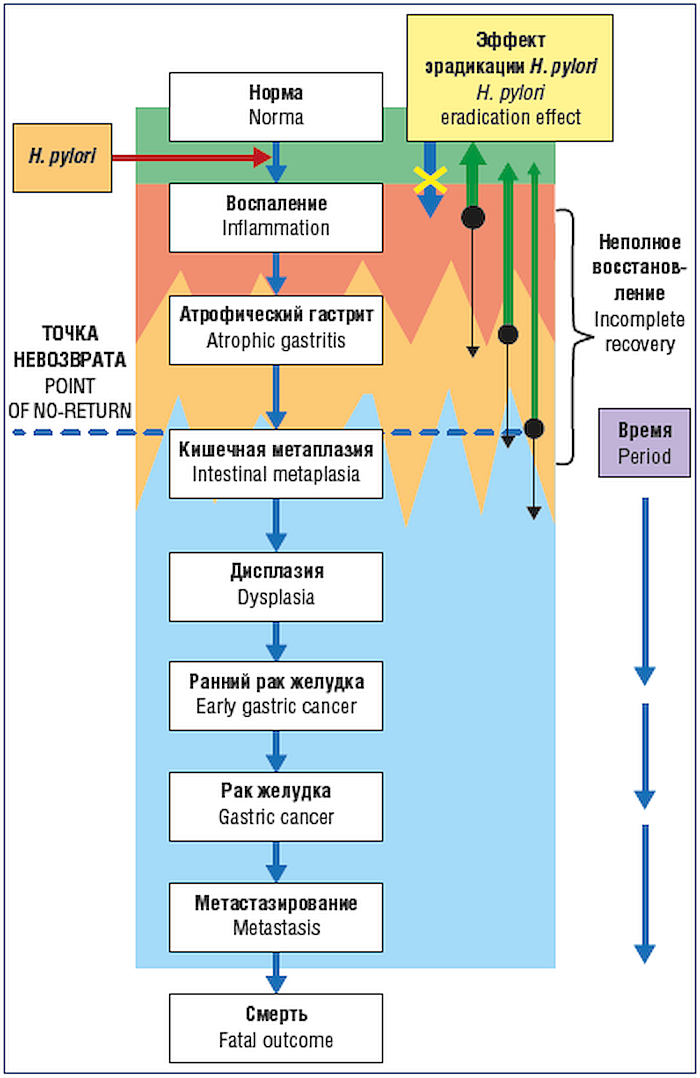
Рис.1 Влияние эффективности эрадикации H.pylori на риск развития рака желудка в зависимости от времени ее проведения.
В случае аутоиммунных причин атрофии слизистой желудка — лечения нет. На данный момент мы не можем лечить аутоиммунные процесс, но можно снижать его активность.
При значительном снижении функциональной активности слизистой желудка может назначаться заместительная терапия. Она может включать в себя назначение препаратов соляной кислоты и ферментов желудочного сока.
Также важным моментом при терапии трофического гастрита является компенсация различных дефицитов. Для этого могут назначаться препараты железа, витамин В12, протеиновые коктейли (лечебное питание).
Профилактика развития рака желудка при атрофическом гастрите
Важным моментом в профилактике развития аденокарциномы желудка является профилактическое проведение качественной гастроскопии с биопсией. Частота проведения гастроскопии назначается лечащим врачом и зависит от многих факторов.
При легкой и умеренной атрофии в антральном отделе желудка рекомендуется профилактическое проведение гастроскопии с биопсией раз в 3-5 лет. При наличии кишечной метаплазии с одной локализацией (в одном месте) — гастроскопия раз в 3-5 лет. При кишечной метаплазии с одной локализацией, но при наличии рака желудка в семейном анамнезе — гастроскопия с биопсией раз в 3 года. При запущенных стадиях атрофического гастрита (наличие тяжелых атрофических изменений в антральном отделе и теле желудка) — гастроскопия с биопсией каждые 3 года. При запущенных стадиях атрофии и наличии рака желудка в семейном анамнезе — гастроскопия с биопсией каждые 1-2 года.


